Дисметаболическая миокардиодистрофия
Содержание:
Особенности изменений
Дисгормональная миокардиодистрофия обусловлена изменением гормонального фона. Такое явление возможно под воздействием некоторых заболеваний, или в период особых переходных состояний: климакса, полового созревания, дисфункции щитовидной железы. Пониженный или повышенный уровень женских и мужских гормонов влечет за собой разные симптомы, которые зависят от заболевания или патологии, вызвавшей гормональные нарушения. Дисгормональная миокардиодистрофия при климаксе сопровождается тахикардией, повышенным потоотделением, болями в груди, возникающими в состоянии физического покоя. Они носят тупой или колющий характер. Если снижена выработка гормонов, жидкость застаивается в кардиомиоцитах, обмен веществ в сердечных тканях замедлен. Человек ощущает длительную боль в области сердца, аритмию, замедление сердечных сокращений. Повышенный уровень гормонов вызывает поражение правого желудочка, что проявляет себя частыми ударами сердца, болями в груди, отеками, гипертрофией печени.
Дисметаболическая миокардиодистрофия развивается, когда поражаются венечные сосуды, развиваются метаболические нарушения в организме. Главный источник патологии – сахарный диабет. Проявления: болит сердце, есть сходство со стенокардическими болями, но синдром не уходит после приема «Нитроглицерина», он слабее ощущается и возникает не под действием физической нагрузки.
 Анемическая разновидность дистрофии связана с проявлением малокровия, сильного кровотечения, дефицитом железа у беременных, гипоксией всего организма. У больного отмечаются сбивчивый ритм сердца, ускорение сердцебиения, отекают ноги, в груди возникает ноющая боль, беспокоит одышка, кожа бледнеет.
Анемическая разновидность дистрофии связана с проявлением малокровия, сильного кровотечения, дефицитом железа у беременных, гипоксией всего организма. У больного отмечаются сбивчивый ритм сердца, ускорение сердцебиения, отекают ноги, в груди возникает ноющая боль, беспокоит одышка, кожа бледнеет.
Алкоголь тоже вызывает дистрофические изменения миокарда. Алкогольная дистрофия проявляется во время длительных запоев. Токсичные вещества создают барьер для синтеза энергии, снижают содержание калия в крови. Боли при этом могут отсутствовать, но появляется аритмия, затрудненное дыхание, неврологические расстройства, излишнее выделение пота, беспокойство, тремор рук.
Тонзилогенная форма поражения миокарда появляется, когда хронический тонзиллит дает осложнение на сердце. В группе риска находятся люди, которые часто болеют простудой, ангиной, страдают от болей в горле. Основные проявления патологии: перебои с ритмом сердца, ощущение слабости, болезненность ноющего или колющего характера в груди.
Патологические изменения в сердечной мышце в этом случае обусловлены длительными, интенсивными спортивными тренировками, что характерно для профессиональных спортсменов. Проявляется такое состояние низким давлением, снижением частоты сердцебиений, сильной слабостью, ощущением пульсации сердца, колющими болями в груди.
Миокардиодистрофия сложного генеза – что это такое? Для развития сложной дистрофии миокарда требуется несколько различных факторов. Причем все они не имеют отношения к кардиозаболеваниям. Основной провоцирующий фактор – нарушенный обмен веществ. Дополнительные – вредные привычки, отравление, эндокринные нарушения. Патологический процесс протекает тяжело, чаще – в хронической форме, реже – в острой. Первые признаки дистрофического синдрома достаточно неспецифичны. Кардиологические симптомы появляются на поздних стадиях: быстрое утомление, одышка, аритмия, сердечная боль.
Миокардиодистрофия смешанного генеза возникает на фоне нескольких разных причин: авитаминоз, нейрогенные и электролитные нарушения, дисметаболизм, гиперфункция щитовидной железы, снижение уровня гемоглобина. В результате миокард увеличивается, растягиваются его клетки, перегородки между камерами истончаются. Заметить признаки патологии сложно, незначительные боли возникают в области сердца под влиянием усиленной физической нагрузки. Дистрофические изменения нарастают быстро, трудно поддаются лечению.
Классификация миокардиодистрофии
Учитывая то, что данная аномалия является второстепенным заболеванием, возникающим на фоне первичных патологических процессов в организме, различают такие её виды:
- дисгормональная миокардиодистрофия;
- анемическая форма – возникает в результате снижения количества гемоглобина в кровяном русле, из-за чего возникает кислородная недостаточность и истощение энергетических запасов сердечной мышцы. Проявляется бледным оттенком кожи, головокружением, одышкой, учащенным сердцебиением. Может развиваться из-за недостатка железа в организме и массивных кровотечениях;
- нейроэндокринная миокардиодистрофия;
- климактерический вариант – этиологией которого является гормональный перенастройки организма в период климакса, поражает женщин сорока пяти-пятидесятилетнего возраста. Пациентки предъявляют жалобы на сердечные боли, повышенное потоотделение, тахикардию;
- дисметаболическая миокардиодистрофия;
- тонзилогенное заболевание – возникает в результате перенесенного ранее воспаления миндалин, которое характеризуется повышенными температурными показателями и интоксикацией. Проявляется болевым синдромом в сердечной области, одышкой. Повышенной потливостью, нарушениями частоты пульса;
- алкогольная миокардиодистрофия – может развиться как последствие ежедневного злоупотребления алкоголем в дозах около 100 мл на протяжении десяти лет. Однако, из-за частых психоэмоциональных переживаний, нарушений в работе ферментативного каскада, частых недугах инфекционного происхождения этот период может сократиться до трех лет;
- миокардиодистрофия смешанного генеза;
- токсическая — является последствием влияния на организм промышленных агентов, химикатов, ядов, приема лекарств с интоксикационными побочными действиями таких, как некоторые антибактериальные препараты, нестероидные противовоспалительные, иммунодепрессанты, транквилизаторы. Существует две формы: кардиалгическая, проявляющаяся болевыми ощущения в области грудной клетки, и аритмическая – сопровождающаяся учащенным сердцебиением, расстройствами ритма сердца, нарушениями проводимых свойств;
- вследствие физических перегрузок – в подавляющем большинстве диагностируется у людей, чья работа связана со спортом. Также факторами риска становится нерациональное распределение часов активности и отдыха, сопутствующие заболевания, воспалительные и инфекционные недуги. Клиническая картина представлена повышенной усталостью, плохим настроением, апатией, общей слабостью.
В зависимости от течения болезни, выделяют три степени миокардиодистрофии:
- Диагностируется появление небольших участков сердца, на которых нарушается обмен веществ в клетках, а вследствие этого – структурные и дисфункиональные изменения. При 1 степени дистрофии миокарда заметно увеличение его размеров;
количество очагов растет, они сливаются между собой. Наблюдается расширение камерных стенок, снижение сократительных свойств. Могут возникнуть СН и/или нарушение ритма;
- Развиваются необратимые патологические изменения – зоны деструкции и некроза кардиомиоцитов, замещение нормальной сердечной ткани на фрагменты соединительной.
- Тяжелая степень дистрофии миокарда – выраженная недостаточность циркуляции крови в организме. Как результат разрастание зоны некроза сердечной мишци, нарушение функции сокращения и застой крови в легких. Некроз тканей на данной стадии носит необратимый характер.
Online-консультации врачей
| Консультация массажиста |
| Консультация кардиолога |
| Консультация маммолога |
| Консультация нарколога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация гастроэнтеролога |
| Консультация специалиста по лазерной косметологии |
| Консультация эндокринолога |
| Консультация онколога |
| Консультация невролога |
| Консультация семейного доктора |
| Консультация уролога |
| Консультация вертебролога |
| Консультация психолога |
| Консультация андролога-уролога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
У взрослых
Дистрофия миокарда у взрослых возникает обычно в определенной возрастной категории. В группе риска мужчины и женщины старше сорока лет.
Следствием болезни у взрослых людей являются всевозможные причины. К основным причинам, вызывающим болезнь относят:
Стрессы сопровождают нас повсюду. Ни для кого не секрет, что эмоциональное перенапряжение ведет к различным патологиям. Работа сердца при этом не исключение!
Специфическая особенность данной болезни в том, что дистрофия миокарда весьма молодеет. Люди до сорока лет также находятся в группе риска.
Это может быть непосредственно связано с образом жизни. Поэтому при малейшем нарушении ритма сердца необходимо сразу же обратиться к врачу.
Подчас мы перестаем следить за своим здоровьем. Причиной этому может служить чрезмерная занятость или пренебрежительное отношение к себе и своему здоровью.
Взрослый человек не проходит медицинские осмотры. Поэтому на начальном этапе заболевания патология не обнаруживается. Только впоследствии болезнь приобретает более серьезные осложнения.
Дистрофия миокарда у детей может развиться в любом возрасте. Даже у новорожденных встречается данная болезнь.
Этиология дистрофии миокарда у детей связана со следующими факторами:
- внутриутробная инфекция;
- энцефалопатия;
- синдром «дезадаптации» ЦНС;
- родовой стресс;
- гипоксия
Вторичными провоцирующими факторами возникновения дистрофии миокарда у детей являются:
Также влияние могут оказать лекарственные препараты. Так как детский организм весьма уязвим. И ни все лекарственные средства оказывают положительное влияние на организм ребенка.
Если у ребенка наблюдается врожденная патология, то любое физическое перенапряжение может вызвать дистрофию миокарда.
Основными симптомами детской дистрофии миокарда являются:
Если вовремя вылечивается сопутствующее заболевание, то прогноз благоприятный.
Так как картина заболевания во многом зависит от причин, которые привели к болезни.
Прогноз ухудшается при несвоевременной диагностике и вовремя не назначенного лечения.
Неблагоприятный прогноз также возможен при развитии осложнений. Такие осложнения нередко ухудшают прогноз заболевания в силу тех или иных обстоятельств.
Дистрофия миокарда может закончиться благоприятно. То есть может наступить выздоровление. Однако только при отсутствии осложнений.
Но данное заболевание может осложняться развитием сердечной недостаточности. Она в свою очередь может привести к смертельному исходу.
Если при сердечной недостаточности не оказывается должная помощь, то может понадобиться оперативное вмешательство. Оперативное вмешательство заключается в пересадке сердца.
Как было сказано выше, продолжительность жизни при дистрофии миокарда будет зависеть от тяжести патологического процесса.
Адекватная лечебная терапия, здоровый образ жизни способны улучшить процесс заболевания, увеличить продолжительности жизни пациента.
Если дистрофия миокарда развивается в молодом возрасте, то длительность жизни возрастет с учетом определенных факторов. А именно – при исключении переохлаждения, погрешностей в питании, ожирения.
Люди, болеющие дистрофией миокарда должны помнить, что важно не допустить запущенности патологического процесса. Именно поэтому лечитесь и старайтесь вылечивать основные сопутствующие болезни!. https://www.youtube.com/embed/GJKPIJdU1N4
Клиническая картина патологического состояния
Симптомы миокардиодистрофии часто указывают на основное заболевание. У пациента наблюдаются следующие признаки:
- лёгкая утомляемость, вялость и слабость;
- одышка даже при небольших физических усилиях;
- сбои в функционировании сердца, учащённое сердцебиение;
- болевые ощущения в области груди.
Если патология спровоцирована тиреотоксикозом, то повышается давление, появляются аритмия и тахикардия. От прогрессирующей аритмии у пациента могут прослушиваться специфические шумы над лёгкими.
У больного с воспалительным поражением щитовидки патология сопровождается тяжёлым дыханием, гипотонией, глухими шумами, симптомами СН, понижением частотности пульса.
Если первопричина в алкогольном отравлении, то симптомы проявляются через сердечную недостаточность, тахикардию, ускоренное сердцебиения и увеличение его размера.

Дисгормональная миокардиодистрофия чаще всего наблюдается у женщин пятидесяти лет из-за нарушения эстрогенных функций яичников. У мужчин данная патология может наблюдаться при сбое в производстве тестостерона. Это состояние характеризуется психологической нестабильностью, ощущением удушья, головокружениями, бессонницей, болевыми ощущениями (может усилиться при глубоких вдохах и не имеет отношения к физическим усилиям).
Дисгормональная миокардиодистрофия вызвана нарушением функционирования щитовидки. При этом наблюдаются: значительное понижение процесса обмена веществ, ноющие сердечные боли, пониженное артериальное давление, отёчность, озноб. Повышенная функция щитовидки сопровождается ускоренным обменом веществ, проявляющимся через снижение массы тела, аритмичность, колющие боли, бессонницу, нервозность, жажду.
Дисметаболическая миокардиодистрофия относится к особенному виду данной аномалии и не считается официальным диагнозом. Она спровоцирована нарушением баланса белков и углеводов в употребляемой пище, что влечет за собой нарушение обмена веществ.
Необходимо приступить к лечению сразу после первых симптомов:
- проявление любого из видов миокардиодистрофии;
- сердечные боли;
- систолический шум над лёгочной артерией;
- редкий пульс и гипотония;
- орган увеличивается в размере;
- признаки СН.
Питание и режим дня при миокардиодистрофии.
- Необходимо ложиться спать и просыпаться в одно и то же время. На ночной сон выделяют не менее 8 часов и 1-2 часа на дневной отдых.
- Регулярные физические тренировки, минимум 4 раза в неделю по 30 минут. Лучше, если занятия будут ежедневными. Нагрузки не должны быть чрезмерными, иначе это приведет к изнашиванию миокарда. При ухудшении состояния больным назначают полупостельный режим.
- Рекомендованы лечебная физкультура, дыхательная гимнастика, плаванье, ходьба (1,5-3 км в день), комфортная езда на велосипеде, дозированная нагрузка на тренажерах. Избегать поднятий тяжестей и соревновательных видов спорта.
- Во время тренировок не должно возникать одышки, головокружения, боли в груди. При появлении этих симптомов необходимо сделать перерыв для нормализации работы сердца.
- Необходимо избегать перегревания и переохлаждения. При высокой температуре ускоряется сердцебиение и увеличивается нагрузка на миокард. Переохлаждение вызывает спазм сосудов и ухудшает кровообращение.
- Из физиопроцедур рекомендованы: контрастный душ, хвойные и сероводородные ванны, ванны с морской солью.
- Общий массаж курсами 2 раза в год для улучшения кровообращения и уменьшения отеков. Для ежедневного использования можно приобрести портативные массажеры.
- Избегать психических нагрузок. В периоды повышенного эмоционального напряжения рекомендован прием седативных препаратов (валериана, пустырник). Это поможет избежать излишней стимуляции сердца симпатическим отделом нервной системы.
- Отказаться от алкоголя и курения. Алкоголь и никотин повреждают кардиомиоциты и повышают кровяное давление, что увеличивает нагрузку на сердце. Особенно нежелательны они в сочетании с физическими упражнениями.
Основные принципы диеты при миокардиодистрофии
- Удвоенное потребление витаминов для улучшения обменных процессов
- Ограничение соли до 3 г в день помогает избежать задержки жидкости
- Питьевой режим до 1-1,5 литров в день помогает снизить объем крови в организме и облегчить работу сердца
- Ограничение калорийности рациона для профилактики ожирения
Рекомендованы:
- кисломолочные и молочные продукты;
- нежирные сорта мяса и рыбы в отварном виде или запеченном виде;
- яйца;
- крупы в виде каш, запеканок, пудингов;
- супы на слабом мясном, рыбном или овощном бульоне;
- ягоды и фрукты, особенно богатые калием (бананы, абрикосы, курага, изюм);
- овощи, особенно богатые коэнзимом Q10 (шпинат, арахис, брокколи, цветная капуста, сладкий перец, морковь, батат).
Запрещены:
- крепкий чай и кофе;
- наваристые бульоны;
- животные жиры;
- жирные сорта мяса и рыбы;
- копченые, пряные и острые блюда.
Причины
Факторы развития болезнетворного процесса определяются группой гетерогенных моментов. Подчас они образуют пеструю, сложную этиологическую картину и представляют собой чрезвычайно трудную загадку для докторов даже с большим опытом.
Примерный перечень выглядит так:
Анемия. Падение концентрации гемоглобина в крови. Развивается как итог дефицита витаминов или железа, частых кровотечений. Лечение амбулаторное, не считая опасных ситуаций, которые наблюдаются крайне редко (1-5%). Терапия относительно простая, направлена на купирование первопричины с помощью ударных доз B12 или препаратов с содержанием Fe-соединений.
Чрезмерная физическая активность. Сами посильные нагрузки — благо. Но если изводить себя неадекватным уровнем, придется поплатиться здоровьем. А может и жизнью. При планировании тренировок рекомендуется консультироваться со спортивными врачами и профессиональными инструкторами. Если же речь идет о характере трудовой деятельности, нужно менять сферу активности и нормализовать физический режим. Это оградит человека от негативного влияния.
Неврозы, постоянные стрессы. Сопровождаются выбросом большого количества катехоламинов и кортикостероидов. Указанного рода соединения провоцируют сужение сосудов, рост артериального давления. Такой ритм приводит к стойким метаболическим нарушениям. С течением времени процесс теряет необходимость в «подпитке» и развивается по собственному запущенному механизму, автономно.
Комплексные генетические дефекты. Возникают еще в процессе эмбриогенеза, поскольку обусловлена наследственным фактором. Собственно с кардиальными структурами они могут быть и не связаны напрямую. Роль в развитии дистрофии миокарда играют амиотрофия, миоплегия и прочие. По понятным причинам лечению они не поддаются, применяются поддерживающие методики. В течение некоторого времени могут держать состояния на стабильном уровне. Но это непостоянный эффект. Многое зависит от тяжести генетического синдрома.
Гломерулонефрит и прочие патологии, сопряженные с падением почечной фильтрации. Сопровождаются нарушением оттока мочи, воспалением, деструкцией тканей парного органа. Влияние на состояние сердца косвенное: повышение количества циркулирующей крови и активный синтез прегормона-ренина.
Гепатит. Независимо от типа, может быть вирусным, токсическим и прочими
Важно одно. Функция печени нарушена
При существенной декомпенсации возникает хроническая интоксикация веществами, поступающими в организм, и как итог развивается дистрофия сердца. Единственный шанс на восстановление и приостановку кардиальных изменений — восстановить работу печени. В ход идут гепатопротекторы. В крайних случаях показана трансплантация.
Цирроз. Разрушение клеток-гепатоцитов. Обычно лавинообразное, без возможности радикального восстановления. Более мягкие формы поддаются частичному контролю. При обострении процесса наступает декомпенсация. Развивается стойкое отравление как сторонними агентами, так и продуктами распада печени. На ранних стадиях возможна пересадка. Позднее в ней нет смысла, открываются массивные кровотечения, которые исключают радикальное лечение.
Тонзиллит или ангина инфекционного происхождения. Провоцируется стафилококками, реже прочей пиогенной флорой. При возникновении полностью излечен быть не может. На время затухает, переходит в латентную фазу. Повезет — обострения будут мягкими, нечастыми и сравнительно безопасными. Если же пустить процесс на самотек пострадает сердце. Перспективы подобного исхода — 2-4 года в среднем.
Резкие перепады массы тела. Как похудение, так и набор веса. При этом ожирение крайних стадий также влияет на состояние сердца и сосудов. Однако точно не установлено, что дает такой эффект: сами килограммы или то, что за ними стоит. Подспудно наблюдается метаболическое нарушение (страдает липидный обмен).
Реже выделяют:
- Травмы грудной клетки с повреждением кардиальных тканей.
- Негативные условия труда: постоянная вибрация, повышенный фон ионизирующего излучения.
- Сахарный диабет.
- Избыточная выработка гормонов щитовидной железы (тиреотоксикоз).
- Чрезмерный синтез кортизола в результате опухолей самих надпочечников или гипофиза.
- Сильная или продолжительная интоксикация этанолом, солями тяжелых металлов, наркотиками, НПВП и прочими соединениями.
Важно отметить: Полного восстановления независимо от причины ждать не приходится Есть шанс стабилизировать состояние и компенсировать дисфункцию, что в принципе равно излечению в глазах пациента
Методы лечения
Миокардиодистрофия относится к заболеваниям, которые могут быть полностью излечены при условии стабилизации основной причины патологии, но только если болезнь не зашла в фазу недостаточности сердечной функции. В таком случае возможно лишь улучшить качество и продлить жизнь пациента.
Лечение складывается из нескольких основных направлений, которые необходимо проводить одновременно.
Устранение причинного фактора
Главное направление терапии. Необходимо устранить первичное заболевание или причины, которые вызвали патологические изменения в сердечной мышце. От того, насколько эффективны эти меры, зависит возможность полного восстановления миокарда.
Хорошо поддаются лечению токсическая и дисгормональная миокардиодистрофия, сложнее повлиять на заболевания с генетическим путем передачи (нервно-мышечные болезни) или связанные с избыточным накоплением веществ в клетках внутренних органов.
Дистрофия на фоне физического перенапряжения требует отмены нагрузок, а нейрогенные миокардиодистрофии – качественной психологической помощи и успокаивающих препаратов.
Инфекционные миокардиодистрофии требуют антибактериального лечения и устранения очага инфекции. При тонзиллите необходимо удаление миндалин в холодном периоде, иначе эффекта от лечения нет.
Алкогольные дистрофии поддаются лечению очень медленно, процесс занимает многие месяцы, а иногда и годы. Обязательное условие – полный отказ от употребления любой формы алкоголя.
Воздействие на энергетические и обменные процессы
Применяют комплексы лекарственных средств для повышения синтеза белка, устойчивости к действию свободных радикалов и восстановления нормального электролитного баланса в миокарде:
- витамины группы В и С;
- фолиевая кислота;
- оротат калия;
- панангин;
- кокарбоксилаза;
- АТФ;
- ретаболил и другие анаболитические гормоны.
А также средства для улучшения питания миокардиальной ткани и повышения ее устойчивости к пониженному содержанию кислорода:
- Триметазидин.
- Рибоксин.
- Милдронат.
Значительная потеря веса – показание к проведению заместительной энтеральной (через рот) поддержки путем введения высококалорийных питательных сред:
Улучшение работы сердца
Используют лекарственные препараты для поддержания и восстановления нормальной функции сердечной мышцы:
- для стабилизации нарушенной ритмичности сердцебиения (противоаритмические);
- с целью уменьшения нагрузки на миокард (мочегонные);
- для улучшения проводимости и сократимости сердечной мышцы (гликозиды);
- с целью нормализации уровня артериального давления (гипотензивные).
Дистрофия миокарда – основные симптомы:
- Нехватка воздуха
- Нарушение сна
- Потеря веса
- Одышка
- Боль в сердце
- Раздражительность
- Потливость
- Повышенная утомляемость
- Нарушение сердечного ритма
- Повышенное артериальное давление
- Снижение работоспособности
- Отечность нижних конечностей
- Чувство страха
- Увеличение размеров сердца
- Чувство незащищенности
- Боль по всей левой стороне тела
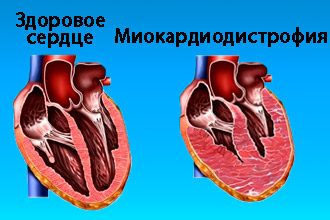
Дистрофия миокарда – понятие, обозначающее вторичное поражение или различные нарушения патологического характера в сердечной мышце. Зачастую это заболевание является осложнением сердечных болезней, сопровождаемых нарушением питания миокарда. Дистрофия несёт за собой снижение тонуса мышц, что может стать благоприятной почвой для формирования сердечной недостаточности. Возникает она из-за недостаточной подачи крови к миокарду, отчего его клетки не получают достаточного количества воздуха для своего нормального функционирования. Это приводит к атрофии или полному отмиранию тканей миокарда.
- Этиология
- Разновидности
- Симптомы
- Диагностика
- Лечение
- Профилактика
Изменения в работе сердца при дистрофии миокарда носят обратимый характер. А своевременная диагностика и лечение навсегда избавят больного от расстройства работы сердца. Болезнь подтверждается только в случае доказательства нарушения обменных процессов, из-за чего и происходит разрушение мышцы. В группе риска находятся люди старше сорока лет. Но в последнее время наблюдается понижение нижнего возрастного порога.
Виды миокардиодистрофии
Миокардиодистрофия — это обратимые процессы в миокарде, обусловленные биохимическими и нередко структурными нарушениями на клеточном уровне в мышце сердца. Это не воспалительное и не сосудистое поражение миокарда обусловленное воздействием несердечных факторов и характеризуется нарушением обмена веществ в сердечной мышце.
В результате действия каких- либо факторов или болезней других органов в сердце возникают изменения, но видны они только в электронном микроскопе. Изменения эти на клеточном уровне- увеличение ядер сердечной клетки, набухание митохондрий, разрушение клеточных мембран, снижение количества рибосом, внутриклеточный отёк. Это очень важный момент — эта обратимость изменений в сердце при устранении причины. Таким образом, механизмы развития миокардиодистрофии — это возникновение и прогрессирование энергодефицита и нарушение питания сердечной клетки.
Дисгормональная миокардиодистрофия встречается у женщин 45-50 лет и обусловлена нарушением эстрогенной функции яичников, у мужчин 50-55 лет и обусловлена нарушением выработки тестостерона. Преобладают две группы симптомов: общие и сердечные. Из общих симптомов превалируют повышенная раздражительность, эмоциональная неустойчивость, нарушение сна, головокружение, чувство нехватки воздуха. Из сердечных — колющая или ноющая точечная боль в области верхушки сердца. Часто носит длительный характер, усиливается при волнении, глубоком дыхании, не связана с физической нагрузкой. Могут быть нарушения ритма.
К этой же группе миокардиодистрофий относятся заболевания сердца, связанные с нарушением функции щитовидной железы. Снижение функции щитовидной железы — гипотериоз, проявляется снижением обмена веществ, чувством зябкости, появлением отёков, снижением давления, постоянными ноющими болями в области сердца.
Повышение функции щитовидной железы — тириотоксикоз, проявляется повышением обмена веществ — похуданием, жаждой, повышенной нервозностью, плохим сном, колющими болями в сердце, нарушением ритма работы сердца.
Тонзилогенная миокардиодистрофия развивается, как осложнение тонзаллита. Причиной является стрептококк, вызывающий хронический тонзиллит, то есть воспаление миндалин. При длительно текущих тонзиллитах происходит общее ослабление организма, постоянное чувство усталости, снижение переносимости физической нагрузки, постоянные ноющие боли в сердце, иногда- перебои в работе сердца.
Дистрофия миокарда вследствие физического перенапряжения возникает, если организму предъявляется физическая нагрузка, неадекватная физическим возможностям. Утомление — это физиологическая реакция организма на нагрузку, переутомление — крайняя степень утомления — это фон для развития болезни. Переутомление может быть острым и хроническим. В острых ситуациях развивается спазм коронарных артерий, который может привести к тяжёлому нарушению ритма и внезапной смерти. Хроническое перенапряжение сердца развивается постепенно. Чаще всего его вызывают все виды гимнастики, плавание, фигурное катание. Проявляется колющими болями в сердце на высоте нагрузки, либо в течение последующих суток после нагрузки, перебоями в работе сердца, одышкой.
Алкогольная миокардиодистрофия развивается при систематическом употреблении алкогольных напитков. Этанол, циркулирующий в крови, повреждает мышцу сердца, то есть разрушает мембраны клеток, снижает количество калия и жирных кислот внутри клетки. Дефицит калия ведёт к нарушению ритма. Разновидностью этого заболевания является кобальтовая миокардиодистрофия — болезнь баночного пива (для пенообразования в баночное пиво добавляется кобальт). Процесс более тяжёлый и быстро прогрессирующий. При данном виде болезни на первое место выходит нарушение ритма в виде частого неритмичного сердцебиения и одышки. Болей в сердце может не быть.